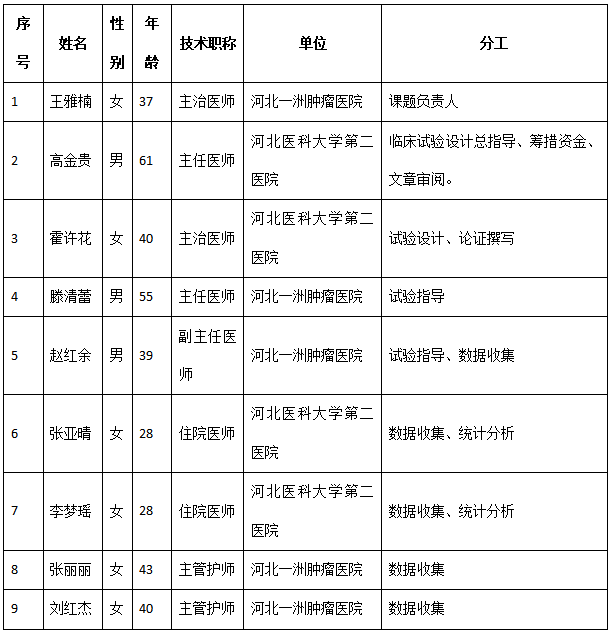
脊索瘤是由胚胎残存脊索发生的肿瘤,占颅内肿瘤的0.5%-1%。
中线骨骼部位、经碟枕区至骶尾部的任何轴向位置均可发生,约35%发生于颅底斜坡。
其特点是生长缓慢,以侵袭性局部生长为主。
常有溶骨性破坏,肿瘤常较大且易累及周围颅神经,使大动脉移位或包绕并侵及海绵窦。
临床生物学表现为高度恶性,手术难以彻底切除,且术后极易复发。
那么除了手术外,还有别的治疗方法吗?
01
质子治疗是脊索瘤治疗“金标准”
常规放射治疗可以延长脊索瘤患者的生存期,但多数患者都是以牺牲部分神经功能为代价的。
随着放疗技术的发展,高能粒子被应用于放射治疗,新型放疗可提升靶向部位的放射剂量并降低周围组织损伤,从而提升治疗效果。
质子治疗是当前最先进的放射治疗技术之一。
质子是一种带正电荷的粒子,可在其深度剂量曲线末端形成Bragg峰,峰前为低剂量坪区,峰后的剂量则骤降为零。
由于Bragg峰深度呈能量依赖性,可以根据肿瘤位置和形状将不同能量质子束的Bragg峰叠加在一起,从而使高剂量峰区集中在肿瘤上。
当使用质子单射束治疗时,肿瘤后方的剂量为零,肿瘤前方剂量为肿瘤峰值的三分之一到三分之二,通过采用2-3个射束方向聚焦治疗可以进一步降低肿瘤周围正常组织的剂量。
跟常规放射治疗相比,质子治疗的优势更为明显。
可在保持肿瘤剂量不变的情况下,显著降低肿瘤周围正常组织的照射剂量。
也就是,可以在更精确地杀死肿瘤细胞的同时保护肿瘤周围的正常组织器官。
从而大大减少急性或晚期放射性损伤,有利于改善患者的生活质量。
随着质子治疗技术的发展和成熟,质子治疗被越来越多的人所接受,成为其优先选择。
意大利的学者在其2021年发表的研究中称,因其可实现靶区高剂量递增的同时最大限度地保留肿瘤附近的健康组织,质子治疗已成为了脊索瘤治疗的金标准。
02
意大利案例:质子治疗病灶显著缩小,几乎完全恢复正常
该意大利的学者报道了一项质子治疗儿童脊索瘤的案例。
患者为一名10岁的女性患儿,由于肿瘤压迫,上气道严重闭塞。
诊断时影像学检查如下。
由于疾病位置和扩展导致病例复杂,进行了3次外科手术。所有手术都证实了经典脊索瘤的组织学诊断(见图C)。
ab质子治疗前疾病残留病变,c首次诊断时活检后组织学检查
由于需要高剂量来保证肿瘤的局部控制率,且肿瘤周围存在重要器官,因此决定接受质子治疗作为放疗的选择。
从以往发表的病例来看,质子治疗副作用的风险很小。
总剂量为73.8 GyRBE,分41次。
结果显示,自治疗开始结节成分持续缩小,到照射结束时几乎完全恢复了正常解剖结构[2]。
03
质子治疗脊索瘤
3年总生存率100%
2011年,日本学者发表了一项,评估质子治疗脊索瘤和软骨肉瘤可行性的研究。
检查脊索瘤或软骨肉瘤病理诊断患者的临床记录和治疗计划数据。
对大体肿瘤肿块以及手术后的微观残留病变进行质子治疗。
确定规定的剂量以最大限度地提高目标的覆盖范围。
该研究纳入8例脊索瘤患者和8例软骨肉瘤患者。
中位肿瘤体积为40cm³。
处方放疗剂量范围为50-70Gy,中位剂量为63Gy RBE。
中位随访时间为42个月。
结果显示,总生存率为100%,脊索瘤和软骨肉瘤的3年局部控制率分别为100%和86%[1]。
研究中,没有患者出现放射诱导的视神经损伤、脑干损伤或别的严重毒性反应。
研究者认为,质子治疗脊索瘤和软骨肉瘤是可行的,具有优异的局部控制率和生存率。
参考文献
[1]Hiroshi,Fuji,Yoko,et al.Feasibility of proton beam therapy for chordoma and chondrosarcoma of the skull base.[J].Skull base : official journal of North American Skull Base Society. [et al.], 2011.DOI:10.1055/s-0031-1275636.
[2]Vennarini S, Amelio D, Lorentini S, et al. Magnetic Resonance Imaging during Proton Therapy Irradiation Allows for the Early Response Assessment of Pediatric Chordoma[J]. Diagnostics, 2021, 11(6): 1117.